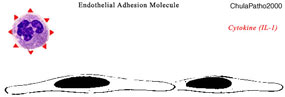
1.2.1
เกิดจากการหดตัวของเซลล์บุผนังหลอดเลือด (endothelial cell contraction) ผลจากการกระตุ้นของสารชักนำการอักเสบ
เช่น histamin, bradykinin, leukotriene ฯลฯ ทำให้เกิดช่องว่างระหว่างเซลล์บุผนังหลอดเลือดดำ
(venule) ขยายกว้างขึ้น ของเหลวรั่วไหลออกได้สะดวกขึ้น ทั้งนี้เนื่องจากหลอดเลือดดำมี
receptors ที่จับสารเคมีเหล่านี้เป็นจำนวนมาก ซึ่งปกติไม่พบในเส้นเลือดฝอยและหลอดเลือดแดงขนาดเล็ก
(arterioles) และ receptors ที่อยู่บนเยื่อหุ้มเซลล์บุผนังหลอดเลือดดำ (venule)
เมื่อจับกับสารเคมีดังกล่าว จะเกิดการหดตัวทันที และกินระยะเวลาสั้นๆ ประมาณ
15 ถึง 30 นาทีเท่านั้น เราเรียกปรากฎการณ์นี้ว่า immediate transient
response. นอกจากนี้ การย่นขนาดเล็กลงของเซลล์บุผนังหลอดเลือดดำ
(endothelial cell retraction) ซึ่งเกิดจาก การกระตุ้นของสาร จำพวก cytokines
เช่น interleukin-1 (IL-1), tumor necrosis factor (TNF) เป็นต้น ทำให้เกิด
การเปลี่ยนแปลง ภายในโครงสร้างของ เซลล์ที่บุผนังหลอดเลือด โดยเฉพาะพวก cytoskeleton
และ junctional complex เป็นผลให้ เซลล์บุผนังหลอดเลือดดำ ย่นขนาดเซลล์ลงไป
ทำให้แต่ละเซลล์ต่างดึงแยกออกจากกัน เกิดช่องว่างระหว่างเซลล์มากขึ้น ยังผลให้ของเหลวรั่วไหลออกจากหลอดเลือดได้สะดวกขึ้น
แต่กว่าจะเริ่มมีการย่นขนาดลงของเซลล์ ต้องกินเวลานานกว่าวิธีแรก (คือ endothelial
cell contraction) ใช้เวลาประมาณ 4 ถึง 6 ชั่วโมง นับจาก receptors ของเซลล์บุผนังหลอดเลือดดำ
เกาะจับกับสารเคมีดังกล่าว และเปิดช่องว่างระหว่างเซลล์บุผนังหลอดเลือดดำได้นานกว่า
ถึง 24 ชั่วโมง หรือมากกว่า

1.2.2 เกิดการทำลายเซลล์ผนังหลอดเลือดโดยตรง (direct
injury) เซลล์บุผนังหลอดเลือด (endothelial cell) ตาย หรือหลุดร่อน จากผลการทำลาย
เยื่อบุผนังหลอดเลือด(endothelium) โดยตรง เช่น จากการถูกไฟเผา หรือน้ำร้อนลวกอย่างรุนแรง
หรือถูกทำลายจาก สารพิษของจุลชีพต่างๆ เป็นต้น ของเหลว ไหลออกจาก หลอดเลือดเข้าสู่บริเวณใกล้เคียง
อย่างรวดเร็ว และกินเวลานานเป็นชั่วโมง หรือจนกว่าเส้นเลือด ที่ถูกทำลายได้รับการซ่อมแซม
หรือเกิดก้อนเลือดแข็ง จับติดผนังหลอดเลือด (thrombosis)
1.2.3
เกิดการรั่วไหลขณะเม็ดเลือดขาวไชทะลุผ่านผนังหลอดเลือด (leukocyte-dependent
leakage)
 ในระยะแรกของ
การเกิดอักเสบ ขณะเม็ดเลือดขาว ไชทะลุผ่านผนังหลอดเลือด อาจปล่อย สารพิษที่เกิดจาก
ขบวนการสันดาปของอ๊อกซิเจน (toxic oxygen species) รวมถึง เอ็นไซม์ที่หลั่งออกมา
เข้าทำลาย เซลล์บุผนังหลอดเลือดดำ (โดยเฉพาะ venule และ เส้นเลือดฝอยของปอด)
ทำให้ของเหลวไหล ออกสู่ภายนอก
ในระยะแรกของ
การเกิดอักเสบ ขณะเม็ดเลือดขาว ไชทะลุผ่านผนังหลอดเลือด อาจปล่อย สารพิษที่เกิดจาก
ขบวนการสันดาปของอ๊อกซิเจน (toxic oxygen species) รวมถึง เอ็นไซม์ที่หลั่งออกมา
เข้าทำลาย เซลล์บุผนังหลอดเลือดดำ (โดยเฉพาะ venule และ เส้นเลือดฝอยของปอด)
ทำให้ของเหลวไหล ออกสู่ภายนอก
1.2.4
เกิดการเพิ่มกระบวนการไหลซึมผ่านเซลล์ ที่เรียกว่า increased
transcytosis โดยอาศัย การเชื่อมต่อกัน ของช่องว่างกลม ในไซโตพลาสซึม
 (intracellular
vesicles) ของเซลล์บุผนังหลอดเลือด จัดเรียงตัวชิดกัน ทำให้แต่ละช่องว่างกลม
ทะลุถึงกัน ในที่สุดก่อร่างเป็นช่อง (channels) ให้ของเหลวรั่วไหลออกจากผนังหลอดเลือดได้
เหตุการณ์นี้ จะเกิดขึ้นเมื่อ เซลล์บุผนังหลอดเลือดดำ ได้รับกระตุ้นจาก สารชักนำ
บางตัว เช่น สาร VEGF (vascular endothelial growth factor) เป็นต้น
(intracellular
vesicles) ของเซลล์บุผนังหลอดเลือด จัดเรียงตัวชิดกัน ทำให้แต่ละช่องว่างกลม
ทะลุถึงกัน ในที่สุดก่อร่างเป็นช่อง (channels) ให้ของเหลวรั่วไหลออกจากผนังหลอดเลือดได้
เหตุการณ์นี้ จะเกิดขึ้นเมื่อ เซลล์บุผนังหลอดเลือดดำ ได้รับกระตุ้นจาก สารชักนำ
บางตัว เช่น สาร VEGF (vascular endothelial growth factor) เป็นต้น
1.2.5
เกิดจากขณะสร้างเซลล์บุผนังหลอดเลือดใหม่ (regenerating endothelium)
ในขณะเกิด การซ่อมแซมในร่างกาย เส้นเลือดฝอย ที่เพิ่งสร้างใหม่ เจริญงอกออกมามาก (angiogenesis)
เซลล์บุผนังหลอดเลือด ที่เกิดขึ้นใหม่ ยังไม่แข็งแรงและเจริญเต็มที่ ทำให้เกิด
ช่องว่างระหว่างเซลล์ ได้ง่าย ของเหลว ในหลอดเลือด ที่เกิดใหม่เหล่านี้ จึงไหลออกสู่ภายนอก
ได้สะดวก ทำให้เกิด การบวม ในระหว่างที่เกิดการหาย และซ่อมแซม
การซ่อมแซมในร่างกาย เส้นเลือดฝอย ที่เพิ่งสร้างใหม่ เจริญงอกออกมามาก (angiogenesis)
เซลล์บุผนังหลอดเลือด ที่เกิดขึ้นใหม่ ยังไม่แข็งแรงและเจริญเต็มที่ ทำให้เกิด
ช่องว่างระหว่างเซลล์ ได้ง่าย ของเหลว ในหลอดเลือด ที่เกิดใหม่เหล่านี้ จึงไหลออกสู่ภายนอก
ได้สะดวก ทำให้เกิด การบวม ในระหว่างที่เกิดการหาย และซ่อมแซม
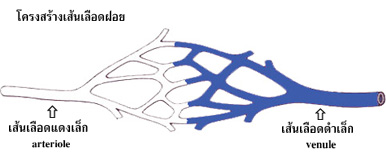 การเปลี่ยนแปลง เกิดในระดับ
หน่วยที่เล็กที่สุด ของหลอดเลือด นั้นคือ เส้นเลือดฝอย(capillary) ซึ่งมี โครงสร้างลักษณะ
สานกันเป็นร่างแห โดยที่บริเวณ ส่วนต้นซึ่งเป็นทางเข้าของ กระแสเลือดเป็น หลอดเลือดแดงขนาดเล็ก
เรียกว่า arterioleและส่วนปลายของ ร่างแห
ซึ่งเป็นทางออกของ กระแสเลือด เป็นหลอดเลือดดำขนาดเล็ก เรียกว่า venule.
การเปลี่ยนแปลง เกิดในระดับ
หน่วยที่เล็กที่สุด ของหลอดเลือด นั้นคือ เส้นเลือดฝอย(capillary) ซึ่งมี โครงสร้างลักษณะ
สานกันเป็นร่างแห โดยที่บริเวณ ส่วนต้นซึ่งเป็นทางเข้าของ กระแสเลือดเป็น หลอดเลือดแดงขนาดเล็ก
เรียกว่า arterioleและส่วนปลายของ ร่างแห
ซึ่งเป็นทางออกของ กระแสเลือด เป็นหลอดเลือดดำขนาดเล็ก เรียกว่า venule.
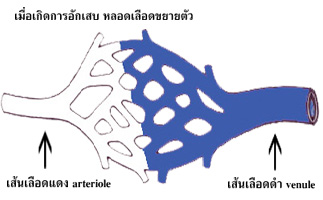 ในระยะแรกของ การอักเสบ
เนื้อเยื่อ บริเวณอักเสบตอบสนอง การเปลี่ยนแปลงนี้ทันที โดย หลอดเลือดขนาดเล็ก
(arterioles) จะหดตัว และตีบลง (vasoconstriction) ภายในระยะ เวลาสั้นไม่กี่ วินาที
หลอดเลือดขนาดเล็ก เหล่านี้จะขยายออก (vasodilatation) ปล่อยให้เลือดไหลพรูเข้ามาในร่างแหของหลอดเลือดฝอย
ทำให้ หลอดเลือดฝอย จำนวนหนึ่ง ที่ก่อนหน้านี้ ปิดชั่วคราว เปิดออก เพื่อรองรับ
ปริมาณเลือดที่ไหลเข้ามา นั้นคือจำนวนของ หลอดเลือดฝอย ที่เปิดเพิ่มมากขึ้น
ในระยะแรกของ การอักเสบ
เนื้อเยื่อ บริเวณอักเสบตอบสนอง การเปลี่ยนแปลงนี้ทันที โดย หลอดเลือดขนาดเล็ก
(arterioles) จะหดตัว และตีบลง (vasoconstriction) ภายในระยะ เวลาสั้นไม่กี่ วินาที
หลอดเลือดขนาดเล็ก เหล่านี้จะขยายออก (vasodilatation) ปล่อยให้เลือดไหลพรูเข้ามาในร่างแหของหลอดเลือดฝอย
ทำให้ หลอดเลือดฝอย จำนวนหนึ่ง ที่ก่อนหน้านี้ ปิดชั่วคราว เปิดออก เพื่อรองรับ
ปริมาณเลือดที่ไหลเข้ามา นั้นคือจำนวนของ หลอดเลือดฝอย ที่เปิดเพิ่มมากขึ้น 
 ดังที่ได้กล่าวมาในตอนต้น
ของเหลว ในหลอดเลือด บริเวณที่เกิดการอักเสบ จะไหลผ่าน ผนังหลอดเลือด ออกสู่ภายนอก
ทำให้เกิด การสะสมของเหลว ในเนื้อเยื่อ ข้างเคียง ยังอาจเกิดจาก สาเหตุร่วม
ได้อีกหลายประการ การที่ของเหลว รั่วไหล หรือซึมผ่าน ผนังหลอดเลือด ได้อย่างคล่องตัว
มากขึ้นนี้ เราเรียกรวมว่า การเพิ่มการซึม ผ่านผนังหลอดเลือด (increase vascular
permeability) ของเหลว ที่รั่วไหล ออกมานี้มี ปริมาณโปรตีนค่อนข้างสูง (increase
extravascular colloid osmotic pressure ) ในขณะเดียวกัน ทำให้ แรงดันออสโมซิสในหลอดเลือด
(intravascular colloid osmotic pressure) ลดลง แต่ ความดันเลือด (hydrostatic
pressure) ในหลอดเลือด กลับเพิ่มขึ้น น้ำไหลผ่าน ผนังหลอดเลือด ออกสู่ภายนอก
มากขึ้น เป็นผลทำให้เลือด เข้มข้นขึ้น และไหลช้าลง เกิด เลือดคั่ง (stasis) และ
เนื้อเยื่อข้างเคียง เกิดการบวม ดังได้กล่าวมาแล้ว
ดังที่ได้กล่าวมาในตอนต้น
ของเหลว ในหลอดเลือด บริเวณที่เกิดการอักเสบ จะไหลผ่าน ผนังหลอดเลือด ออกสู่ภายนอก
ทำให้เกิด การสะสมของเหลว ในเนื้อเยื่อ ข้างเคียง ยังอาจเกิดจาก สาเหตุร่วม
ได้อีกหลายประการ การที่ของเหลว รั่วไหล หรือซึมผ่าน ผนังหลอดเลือด ได้อย่างคล่องตัว
มากขึ้นนี้ เราเรียกรวมว่า การเพิ่มการซึม ผ่านผนังหลอดเลือด (increase vascular
permeability) ของเหลว ที่รั่วไหล ออกมานี้มี ปริมาณโปรตีนค่อนข้างสูง (increase
extravascular colloid osmotic pressure ) ในขณะเดียวกัน ทำให้ แรงดันออสโมซิสในหลอดเลือด
(intravascular colloid osmotic pressure) ลดลง แต่ ความดันเลือด (hydrostatic
pressure) ในหลอดเลือด กลับเพิ่มขึ้น น้ำไหลผ่าน ผนังหลอดเลือด ออกสู่ภายนอก
มากขึ้น เป็นผลทำให้เลือด เข้มข้นขึ้น และไหลช้าลง เกิด เลือดคั่ง (stasis) และ
เนื้อเยื่อข้างเคียง เกิดการบวม ดังได้กล่าวมาแล้ว


 ในระยะแรกของ
การเกิดอักเสบ ขณะเม็ดเลือดขาว ไชทะลุผ่านผนังหลอดเลือด อาจปล่อย สารพิษที่เกิดจาก
ขบวนการสันดาปของอ๊อกซิเจน (toxic oxygen species) รวมถึง เอ็นไซม์ที่หลั่งออกมา
เข้าทำลาย เซลล์บุผนังหลอดเลือดดำ (โดยเฉพาะ venule และ เส้นเลือดฝอยของปอด)
ทำให้ของเหลวไหล ออกสู่ภายนอก
ในระยะแรกของ
การเกิดอักเสบ ขณะเม็ดเลือดขาว ไชทะลุผ่านผนังหลอดเลือด อาจปล่อย สารพิษที่เกิดจาก
ขบวนการสันดาปของอ๊อกซิเจน (toxic oxygen species) รวมถึง เอ็นไซม์ที่หลั่งออกมา
เข้าทำลาย เซลล์บุผนังหลอดเลือดดำ (โดยเฉพาะ venule และ เส้นเลือดฝอยของปอด)
ทำให้ของเหลวไหล ออกสู่ภายนอก (intracellular
vesicles) ของเซลล์บุผนังหลอดเลือด จัดเรียงตัวชิดกัน ทำให้แต่ละช่องว่างกลม
ทะลุถึงกัน ในที่สุดก่อร่างเป็นช่อง (channels) ให้ของเหลวรั่วไหลออกจากผนังหลอดเลือดได้
เหตุการณ์นี้ จะเกิดขึ้นเมื่อ เซลล์บุผนังหลอดเลือดดำ ได้รับกระตุ้นจาก สารชักนำ
บางตัว เช่น สาร VEGF (vascular endothelial growth factor) เป็นต้น
(intracellular
vesicles) ของเซลล์บุผนังหลอดเลือด จัดเรียงตัวชิดกัน ทำให้แต่ละช่องว่างกลม
ทะลุถึงกัน ในที่สุดก่อร่างเป็นช่อง (channels) ให้ของเหลวรั่วไหลออกจากผนังหลอดเลือดได้
เหตุการณ์นี้ จะเกิดขึ้นเมื่อ เซลล์บุผนังหลอดเลือดดำ ได้รับกระตุ้นจาก สารชักนำ
บางตัว เช่น สาร VEGF (vascular endothelial growth factor) เป็นต้น  การซ่อมแซมในร่างกาย เส้นเลือดฝอย ที่เพิ่งสร้างใหม่ เจริญงอกออกมามาก (angiogenesis)
เซลล์บุผนังหลอดเลือด ที่เกิดขึ้นใหม่ ยังไม่แข็งแรงและเจริญเต็มที่ ทำให้เกิด
ช่องว่างระหว่างเซลล์ ได้ง่าย ของเหลว ในหลอดเลือด ที่เกิดใหม่เหล่านี้ จึงไหลออกสู่ภายนอก
ได้สะดวก ทำให้เกิด การบวม ในระหว่างที่เกิดการหาย และซ่อมแซม
การซ่อมแซมในร่างกาย เส้นเลือดฝอย ที่เพิ่งสร้างใหม่ เจริญงอกออกมามาก (angiogenesis)
เซลล์บุผนังหลอดเลือด ที่เกิดขึ้นใหม่ ยังไม่แข็งแรงและเจริญเต็มที่ ทำให้เกิด
ช่องว่างระหว่างเซลล์ ได้ง่าย ของเหลว ในหลอดเลือด ที่เกิดใหม่เหล่านี้ จึงไหลออกสู่ภายนอก
ได้สะดวก ทำให้เกิด การบวม ในระหว่างที่เกิดการหาย และซ่อมแซม
 ให้คลิกที่ภาพเพื่อดูภาพเคลื่อนไหวจำลองการเกาะติดผนังหลอดเลือด
ให้คลิกที่ภาพเพื่อดูภาพเคลื่อนไหวจำลองการเกาะติดผนังหลอดเลือด