| การวินิจฉัย.......... | ||||||||||||||||||||||||
| 1.
การวินิจฉัยภาวะหมดระดู 2. การวินิจฉัยปัญหาที่เกิดในวัยหมดระดู |
||||||||||||||||||||||||
|
การวินิจฉัยภาวะหมดระดู (3,31-33)
1. ประวัติ 1.1 ขาดระดูตั้งแต่ 12 เดือนขึ้นไป โดยเฉพาะในสตรีที่มีอายุใกล้วัยหมดระดู แต่ถ้าเป็น การขาดระดูในสตรีอายุน้อย นอกจากจะต้องหาสาเหตุอื่นแล้ว (ดูบท"การขาดระดู") ควรจะตรวจ ทางห้องปฏิบัติการเพื่อยืนยันการวินิจฉัยภาวะหมดระดู 1.2 อาจมีอาการของวัยหมดระดู ได้แก่ รู้สึกร้อนวูบวาบ (hot flashes) เหงื่อออกมา ช่องคลอดแห้ง 2. การตรวจร่างกาย 2.1 อวัยวะในระบบทั่วไป ได้แก่ ผิวบาง แห้ง 2.2 อวัยวะสืบพันธุ์ ได้แก่ ช่องคลอดแห้ง บาง ไม่มีมูกบริเวณปากมดลูก 3. การตรวจทางห้องปฏิบัติการ 3.1 การตรวจเซลล์วิทยาของช่องคลอด (vaginal cytology) พบเซลล์บุผิวช่องคลอด ชนิด parabasal cell มากกว่า intermediate cell และ superficial cell ทำให้ maturation index (parabasal / intermediate / superficial cell) เปลี่ยนจากอัตราส่วน 0:40:60 ในสตรี วัยเจริญพันธุ์เป็น 100:0:0 ในวัยหมดระดู 3.2 ระดับฮอร์โมน follicle stimulating hormone (FSH) และเอสตราดิออล เปลี่ยน แปลงไป โดยพบ FSH เพิ่มสูงขึ้นเกิน 30-40 IU ต่อลิตร และ เอสตราดิออลลดลงต่ำกว่า 20-30 พิโคกรัมต่อมิลลิลิตร
การวินิจฉัยปัญหาที่เกิดในวัยหมดระดู
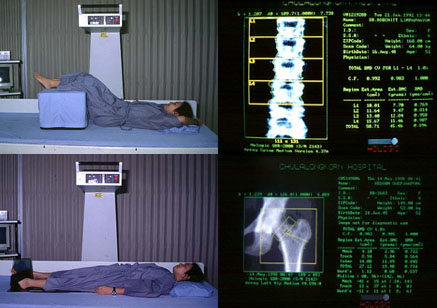
จุดมุ่งหมายของการตรวจวินิจฉัย มุ่งเน้นที่จะหากลุ่มเสี่ยงต่อการเกิดโรคกระดูกพรุน เพื่อ ให้การป้องกันรักษาแต่เนิ่นๆ ่อนที่จะเข้าสู่ระยะเสี่ยงสูงต่อกระดูกหัก หรือให้การรักษาในรายที่ เป็นโรคกระดูกพรุน หรือเคยมีกระดูกหักจากโรคกระดูกพรุนมาก่อน เพื่อลดความเสี่ยงในการเกิด กระดูกหัก หรือเกิดการหักซ้ำต่อไป สำหรับวิธีการตรวจเพิ่มเติมทางห้องปฏิบัติการที่นิยมใช้อยู่ใน ปัจจุบันคือ การตรวจความหนาแน่นของกระดูก (bone mass measurement) ซึ่งเป็นวิธีการที่ สามารถตรวจได้อย่างถูกต้อง แม่นยำ ไม่ก่อให้เกิดความเจ็บปวดหรืออันตรายใดๆ สำหรับ เครื่องมือ ในปัจจุบันที่ยอมรับกันว่าให้ความถูกต้องแม่นยำ และใช้เวลาในการตรวจไม่นานคือ เครื่อง dual energy x-ray absorptiometer (DEXA หรือ DXA) (รูปที่ 6)(3)
แนวทางที่กล่าวมาข้างต้น เป็นการพิจารณาจากข้อบ่งชี้ทางการแพทย์
ซึ่งเป็นที่ยอมรับกัน |